Каждая женщина, мечтающая иметь ребёнка, испытывает огромную радость, обнаружив заветные две полоски на тесте. Но будущая мама должна знать, что всегда есть вероятность, что плодное яйцо прикрепилось за пределами матки. По статистическим данным, в России эктопическая беременность возникает в 1,13% случаев или же 3,6 случая на 100 родов. Чтобы избежать возможных осложнений, необходимо иметь хотя бы общее представление об этой патологии, особенно факторах её развития и характерных симптомах.
Содержание
Что из себя представляет внематочная беременность
Внематочной считается беременность, при которой имплантация и дальнейшее развитие плодного яйца происходят за пределами матки. Это состояние очень опасно, поскольку может повлечь за собой такие последствия, как утрата детородной функции и даже летальный исход.
Интересно, что данная патология зафиксирована в медицинских пособиях уже в 11 столетии. До 20 века смертность от внематочной беременности была стопроцентная. Женщины погибали, даже не узнав причины.
После оплодотворения яйцеклетки сперматозоидом она в течение нескольких дней передвигается в матку. Ведь это единственный орган, где физиологически создаются все условия для успешного развития эмбриона. По мере его роста матка растягивается и увеличивается в размерах: причём параметры соответствуют конкретному сроку беременности.
Когда же в силу определённых причин плодное яйцо не оказывается в матке, развивается внематочная беременность.
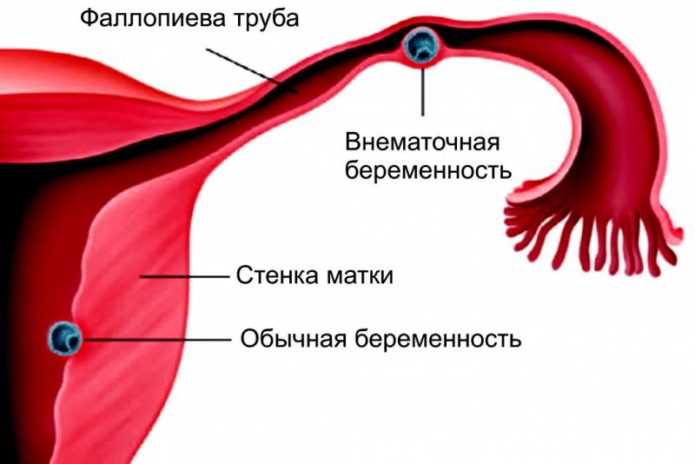
Локализация эктопической беременности бывает различной.
Классификация внематочной беременности
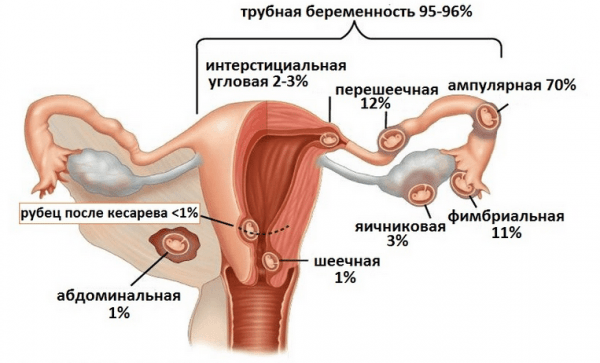
- Трубная. Это подавляющее большинство патологических случаев (около 98%). Причём, плодное яйцо чаще всего находится в участке трубы, удалённом от матки.
- Яичниковая. Выделяется интрафолликулярная (яйцеклетка оплодотворяется прямо в фолликуле) и овариальная (яйцеклетка выходит выходит из фолликула до овуляции, плодное яйцо способно закрепиться внутри яичника или же на его поверхности). Кстати, такую беременность иногда медики воспринимают за опухоль, и поэтому операция не проводится вовремя.
- Брюшная. Плодное яйцо попадает в брюшную полость, прикреплясь там к брюшине, кишечнику, сальнику (соединительная ткань между органами брюшной полости) или прочим органам. Такая беременность может развиться в результате процедуры ЭКО.
- Шеечная. Оплодотворённая яйцеклетка имплантируется в эпителий, выстилающий канал шейки матки. Часто такая патология имеет место, если женская матка не готова принять эмбрион.
- Интралигаментарная. Плодное яйцо, разорвав трубу, закрепляется между листками широких маточных связок.
- Гетеротопическая. Это потенциально возможно при многоплодной беременности, когда одно яйцо нормально прикрепилось к стенке матки, а другое — за её пределами.
- Беременность в добавочном роге матке. У некоторых женщин матка имеет аномально строение — обладает рудиментарным рогом. Несмотря на то что формально плодное яйцо находится внутри матки, это является патологией, ведущей к разрыву органа.
Все эти разновидности эктопической беременности представляют одинаковую опасность для здоровья и жизни женщины. Если вовремя не распознать патологию и незамедлительно не принять меры, то произойдёт обильное кровотечение, вызванное проникновением ворсин плодного яйца в поверхность органа, а затем возможен его разрыв. В брюшную полость, которая должна быть стерильной, попадают различные ткани, что может вызвать сепсис.
Причины патологии
Закрепление оплодотворённой яйцеклетки в неположенном месте обусловлено тем, что маточные трубы недостаточно проходимы либо неспособны нормально сокращаться. И поэтому плодное яйцо сбивается с нужного «курса».
Вызывают же аномалии труб следующие факторы:
- Перенесённые ранее аборты либо тяжёлые роды.
- Гормональная контрацепция. Когда женщина заканчивает приём оральных контрацептивов, то в первый менструальный цикл после этого сократительная способность её маточных труб снижена, они расслаблены и не могут полноценно функционировать. Именно поэтому в это время лучше предохраняться каким-либо другим способом.
- Внутриматочная спираль. Контрацептив препятствует закреплению яйца в матке, поэтому оно фиксируется в другом доступном месте. Причём, по прошествии двух лет после установки спирали риск внематочной беременности возрастает в 10 раз, а спустя четыре года — уже в 20 раз.
- Стимуляция овуляции. При этом созревает сразу несколько фолликулов, а эндометрий матки часто не готов к принятию плодного яйца, т. к. стимулирующие препараты замедляют его рост.
- Эндометриоз. Если поражена внутренняя поверхность матки, то эмбриону трудно к ней прикрепиться, и он находит другое доступное место.
- Перенесённые операции на придатках, их воспаление (особо опасна в этом плане хламидийная инфекция), опухоли в матке или придатках.
- Половые инфекции у женщины. Если их вовремя не пролечить, то они переходят в хроническую форму. Организм сам с ними борется по мере сил, в результате в маточных трубах часто возникают спайки. Это делает их менее подвижными, не способными выполнять транспортную функцию. Лечатся же спайки лишь оперативным путём.
- Инфантилизм (или детская матка). Это порок развития репродуктивной системы, когда матка отстаёт в размерах и физиологически не способна принять плодное яйцо. Недоразвитыми могут быть и трубы: узкие, извилистые, с суженными просветами, они не могут сокращаться и проталкивать оплодотворённую яйцеклетку к матке. В положенный срок у яйца вырастают ворсинки для прикрепления, и оно фиксируется там, где находится, то есть в трубах, вызывая их растяжение и разрыв.
Фотогалерея: факторы, приводящие к внематочной беременности
- Спираль не даёт эмбриону закрепиться в матке, но не препятсвует сделать это за её пределами
- Недоразвитая матка не способна принять плодное яйцо
- Когда женщина прерывает гормональную контрацепцию, её маточные трубы первое время расслаблены и не могут нормально сокращаться, продвигая плодное яйцо к матке
- Аборт, особенно хирургический, неизбежно травмирует поверхность матки, что повышат риск последующего развития внемтаочной беременности
Симптомы эктопической беременности, в том числе при разрыве трубы
На самой ранней стадии развития беременности очень трудно определить её патологическую локализацию, поскольку болевые ощущения возникают не сразу, а по мере роста эмбриона. Наблюдается, в принципе, симптоматика обычной беременности: токсикоз, нагрубание молочных желёз, изменения вкусовых ощущений, повышенная раздражительность, частые позывы в туалет и пр.
Насторожить женщину такой момент, как мажущие кровянистые выделения из влагалища (иногда они имеют характер незначительных эпизодических кровотечений). Иногда даже в положенной срок (либо с небольшой задержкой) наступает менструация, однако более скудная, чем обычно.
По мере роста эмбриона появляется боль внизу живота, локализуется она справа или слева (смотря с какой стороны произошло прикрепление в маточной трубе или ином месте) и отдаёт в задний проход. С течением времени болезненные ощущения становятся более сильными, схваткообразными.

Если патологию не определили вовремя, то наступает разрыв трубы. Чаще всего это бывает в промежутке между 4 и 6 неделей, очень редко на 7-й. Процесс сопровождается невыносимой острой болью, внутренним кровотечением и часто потерей сознания. Также у женщины может наблюдаться рвота, снижение артериального давления, слабый пульс.
При разрыве крупных сосудов велика вероятность летального исхода из-за большой потери крови.
Иногда после разрыва трубы резкая сильная боль стихает, и женщина расслабляется, думая, что теперь всё в порядке. Так делать ни в коем случае нельзя: нужно обязательно обратиться к врачу, который исключит потенциальное развитие перитонита.
Если женщина вообще не подозревает о своей беременности, то её прерывание (разрыв маточной трубы) легко спутать с такими состояниями, как аппендицит, апоплексия яичника либо другая острая патология брюшной полости.
Методы диагностики эктопической беременности
Медицина сегодня располагает различными методами, помогающими распознать внематочную беременность на её начальных этапах.
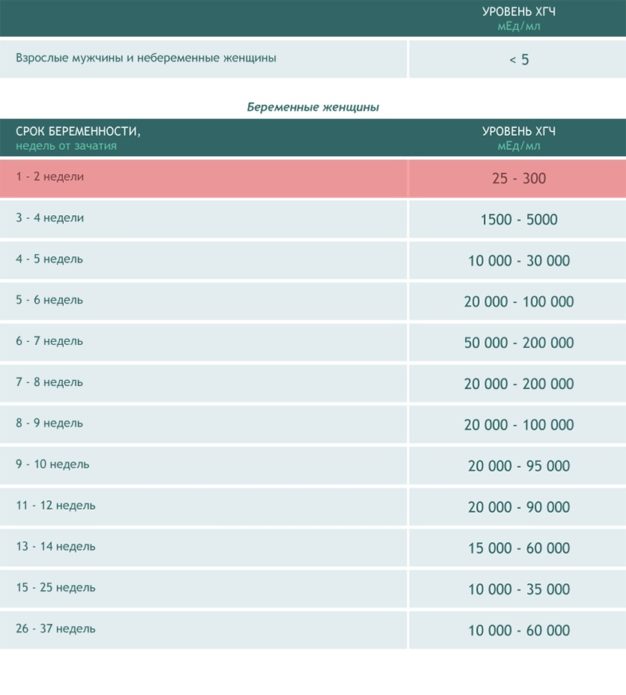
Информативным способом является β-ХГ тест. Он определяет уровень хорионического гонадотропина в организме будущей мамы. При внематочной беременности его содержания в крови существенно ниже, чем при нормальном вынашивании ребёнка. Причём нормы могут ещё более снизиться по прошествии нескольких дней.
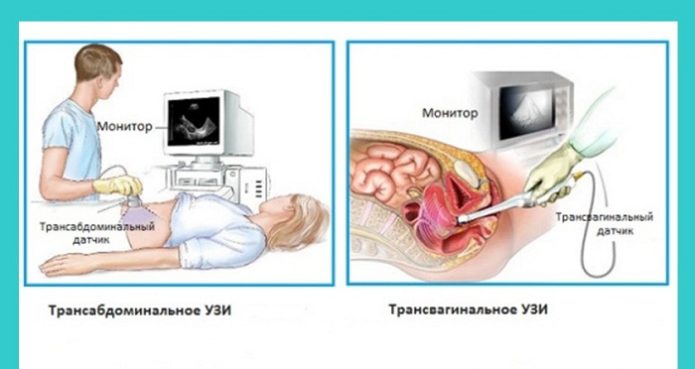
Точное же расположение эмбриона покажет ультразвуковое исследование. При этом желательно использовать траснвагинальный способ, при котором датчик помещается во влагалище. Если плодное яйцо не обнаружено, то УЗИ повторяют спустя несколько дней. За этот период времени оно уже должно визуализироваться, и врач оценивает место локализации эмбриона.
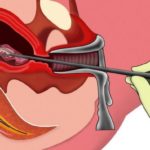
Современная хирургическая гинекология широко использует лапароскопию, причём не только как метод лечения, но и диагностики. Данный способ способен стопроцентно зафиксировать внематочную беременность. При проведении процедуры женщина обычно ложится в стационар. И если диагноз подтвердился, лапароскопическое исследование сразу же превращается в лечебную манипуляцию.
Поможет ли женщине обычный тест на беременность
Что касается популярного у женщин теста для определения беременности в домашних условиях, то при патологии он также покажет положительный результат. Единственное отличие — заветная полоска часто имеет бледный оттенок даже при приличном сроке задержки.
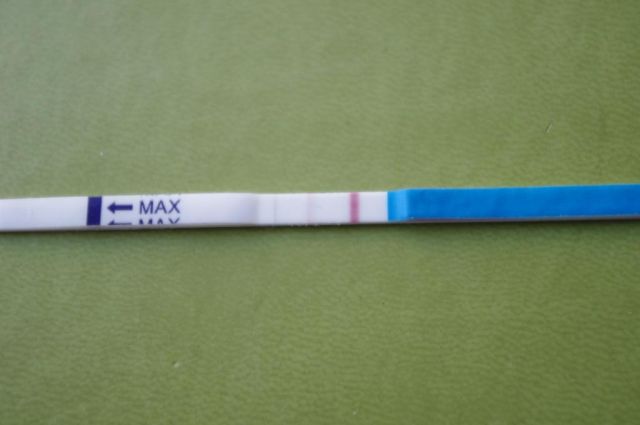
Помимо этого, полоска изначально может быть достаточно яркой, но с каждым последующим тестированием становится всё менее заметной (вследствие снижения ХГЧ в крови).
В некоторых случаях женщина ощущает все признаки интересного положения (тем более, если у неё уже есть дети), однако тесты упорно дают отрицательный результат. Это также повод заподозрить эктопическую беременность.
Лечение: всегда ли нужно удалять маточную трубу
Ранее единственным методом устранения внематочной беременности являлось удаление трубы с помощью полостной операции, в ходе которой вскрывалась брюшная полость. Но с развитием лапароскопической хирургии стал применяться более щадящий метод — доступ к внутренним органам осуществляется посредством нескольких маленьких проколов на брюшной стенке.
Операция достаточно безопасна. Весь процесс отображается на мониторе компьютера. Инструмент не задевает окружающие ткани и органы, не оставляет спаек и рубцов. Лапароскопия практически не приводит к летальным исходам.
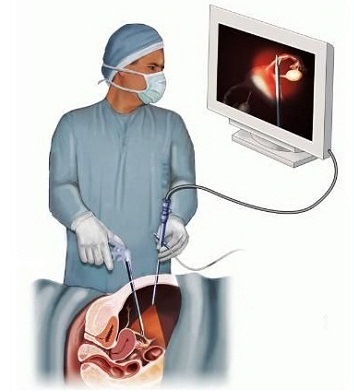
Лапараскопия эктопической беременности предполагает два варианта:
- Удаление маточной трубы (тубэктомия). Как правило, это применяется при уже начавшемся кровотечении по причине разрыва.
- Извлечение плодного яйца с сохранением целостности трубы (ведь это важнейший орган репродуктивной системы). Прибор просто отсасывает его по принципу вакуумного аборта. Подходит такой способ в том, случае, если разрыв ещё не начался либо он незначительный. После процедуры женщина восстанавливается быстрее, чем после удаления трубы, и находится в стационаре меньше времени.
При выборе варианта операции (необходимость удаления маточной трубы) доктор учитывает следующие факторы:
- Планирование пациенткой беременности в будущем.
- Целесообразность сохранения маточной трубы (ведь она может иметь значительные структурные изменения, которые всё равно помешают её полноценной функции).
- Повторная эктопическая беременность в сохранённой трубе. Это свидетельствует о том, что её лучше удалить.
Иногда врач принимает решение вовсе не прибегать к хирургическому вмешательству, если патология выявлена на совсем маленьком сроке. Проводится микроаборт путём внутримышечной инъекции дозы метотрексата: это вещество — антагонист фолиевой кислоты, вызывающее разрушение тканей эмбриона. На четвёртый и седьмой день оценивается анализ на ХГЧ. Если уровень гормона не уменьшается хотя бы на 15%, то требуется ещё одна доза препарата. При снижении же ХГЧ менее чем на 10% проводится уже хирургическая операция.
Не все медики признают этот метод, считая, что он несёт угрозу жизни и здоровью пациентки.
Видео: лапароскопическая операция при внематочной беременности
Вероятность развития нормальной беременности после внематочной
Согласно статистике примерно половина женщин, переживших внематочную беременность, имеют проблемы с последующим зачатием (при тубэктомии шансы уменьшаются вдвое). У многих забеременевших повторяется та же патология или же происходят выкидыши.
В сравнении с другими женщинами те, кто имел в прошлом эктопическую беременность, имеют примерно в 10 раз больший риск её повторного развития.
Однако многое в этой ситуации зависит от самой женщины: её усердия и ответственного отношения к собственному здоровью. Новую беременность необходимо тщательно планировать. После внематочной необходимо выждать хотя бы полгода (а лучше год-два) для восстановления организма. За это время врачи исследуют проходимость труб, исключают наличие спаек, кисты, прочих новообразований. Также необходимо сдать анализ на половые инфекции, обследоваться у эндокринолога.

Снизить шансы на успешную беременность может неустранённая причина патологии, например, воспалительный процесс или инфекция в организме. Всё это нужно тщательно пролечить.
Первые пару месяцев после операции нужно больше отдыхать, стараться высыпаться, исключить стрессы. Если женщине сложно преодолеть переживания по поводу случившегося, стоит обратиться к психологу. При попытках зачать следует также избегать нервного состояния.
При обнаружении долгожданной беременности необходимо незамедлительно стать на медицинский учёт и провести ультразвуковое исследование, чтобы убедиться в правильном прикреплении эмбриона.
Видео: о последствиях внематочной беременности рассказывает гинеколог Д.Д. Трофимчик
Профилактические меры для снижения риска внематочной беременности
Определённые меры помогут минимально снизить риск развития внематочной беременности (хотя иногда она возникает у совершенно здоровых женщин без видимых причин):
- Не допускать воспалительных процессов репродуктивной системы, а если они всё же возникли — незамедлительно лечить.
- Перед планированием беременности обязательно сдать анализ на ИППП (хламидии, микоплазмы и пр.). В случае их обнаружения — пролечиться вместе с супругом или постоянным партнёром.
- Тщательно предохранять от нежелательного зачатия, используя самые надёжные методы, избегать абортов.
- Если аборт неизбежен, то делать его нужно в самые ранние сроки с использованием щадящих методов (медикаментозный или миниаборт). Специалиста для проведения процедуры следует выбирать высококвалифицированного.
Видео: о внематочной беременности рассказывает гинеколог и врач ультразвуковой диагностики
Видео: разные аспекты внематочной беременности обсуждаются в программе Елены Малышевой «Жить здорово!»
Материнство — главное предназначение женщины, потому внематочная беременность превращается для неё в настоящую боль и испытание. Это не только серьёзная, но и очень коварная патология. Ведь в данной ситуации в организме происходят все те же изменения, что и при благополучном зачатии. Поэтому до прохождения первого УЗИ будущая мама должна крайне внимательно оценивать своё состояние, чтобы вовремя заподозрить опасность. Однако не нужно думать, что эктопическая беременность — это приговор: современная медицина старается помочь женщине благополучно зачать и выносить ребёнка даже с одной маточной трубой.